
Srčana insuficijencija je nesposobnost srca, uprkos adekvatnoj venskoj ponudi da snabde ćelije tkiva i organa potrebnom količinom krvi (kiseonika i hranljivih materija).
Uzroci
Uzroci srčane insuficijencije su različiti faktori koji predstavljaju opterećenje za srčani mišić ili ga oštećuju. To su:
- Uzroci od strane srčanog mišića
- Koronarna bolest srca: nakon infarkta srca.
- Hipertenzivna bolest srca.
- Kardiomiopatija: dilatativna, hipertrofična, restriktivna.
- Infekcije srčanog mišića (miokarditis).
- Perikardna bolest (izliv u srčanu kesu)
- Specifične bolesti srčanog mišića.
- Urođene i stečene srčane mane
- Tahiaritmije i bradiaritmije
- Intoksikacije: infektivni toksini, lekovi (Adriamycin, Cyclophosphamid).
- Anemija, pad volumena tečnosti u organizmu, pad koncentracije kiseonika u krvi, gojaznost, dijabetes.
Srce je mišićni organ koji radi kao pumpa i njegova glavna funkcija je pumpanje krvi do svih tkiva i organa kako bi se zadovoljile potrebe za kiseonikom i hranljivim materijama. U toku svog rada, srce se grči i opušta. Grčenjem pretkomora krv se izbacije u komore. Ta faza se zove sistola pretkomora. U to vreme komore se šire kako bi primile krv iz pretkomora. To je dijastola komora. Zatim sledi sistola komora, tj istiskivanje krvi u velike arterije koje zatim nose krv do celog tela (iz levog srca) ili do pluća (iz desnog srca).
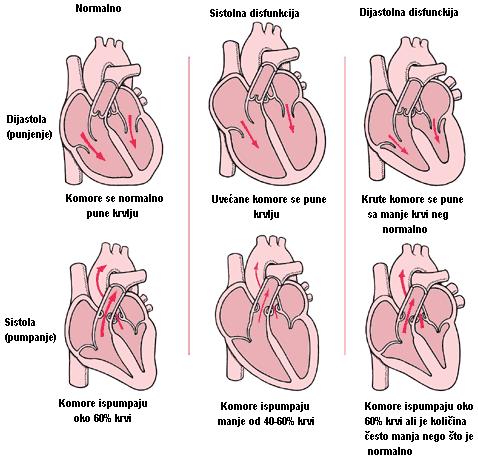
Kod srčane insuficijencije dolazi do zakazivanja funkcije srca, sistolne, dijastolne ili obe.
- Sistolna slabost srca: nastaje kad srčani mišić nema dovoljno snage da se zgrči i ispumpa dovoljnu količinu krvi do celog tela. Tada tkiva i organi nemaju dovoljno kiseonika. Može nastati usled dilatativne kardiomiopatije, ishemije ili infarkta srca kada se izumrle ćelije srca zamenjuju ćelijama vezivnog tkiva te dolazi do ispada funkcije tog dela srca koji ne može adekvatno da se kontrahuje (grči). Pada udarni volumen srca (volumen krv i koji srce ispumpa u toku jedne kontrakcije). Istisna frakcija (ejekciona frakcija-EF) manja od 40% je znak postojanja srčane slabosti (meri se ultrazvučnom dijagnostikom srca).
- Dijastolna slabost srca: nastaje kada se srce grči (kontrahuje) normalno, ejekciona frakcija je normalna, ali se komora ne relaksira dovoljno tako da u srce ne ulazi dovoljna količina krvi. Javlja se kod hipertrofije srca, ishemije, fibroze, konstriktivnog perikarditisa.
Kada srce ne može da ispumpa dovoljnu količinu kiseonika i hranljivih materija da zadovolji potrebe tkiva, organizam uključuje različite kompenzatorne mehanizme da to isprave, ali oni još više pogoršavaju srčanu slabost. To su:
- Neuroendokrina adaptacija – organizam pokušava da pojača snagu srca i poveća volumen krvi koristeći hormone i nervne signale. Aktivira se simpatički nervni sistem (nastaje ubrzanje srčanog rada (što dovodi do povećanja količine krvi koja se ispumpa iz srca u toku jednog minuta (minutni volumen) i sužavanje krvnih sudova na periferiji-vazokonstrikcija (što dovodi do usmeravanja krvi ka vitalnim organima tela), smanjuje se izlučivanje Na+ i vode preko bubrega i povećava ukupni volumen tečnosti u organizmu. To još više opterećuje srce.
- Srčana adaptacija – srčana komora se uvećava da bi prihvatila što veću količinu krvi i snažno se grči da bi ispumpala više krvi. Mišićna masa srca postaje veća i jača. Ovo u prvo vreme dovodi do poboljšanja stanja, ali vremenom dolazi do sve veće slabosti i/ili krutosti srčanog mišića. Sve ovo čine neuroendokrini hormoni koji delujući direktno na srce dovode vremenom do remodelovanja srčanih šupljina ( hipertrofije-uvećanja mišića srca i dilatacije-širenja).
Simptomi:
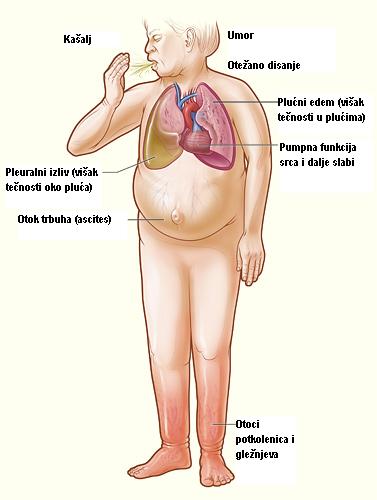
- Simptomi koji su posledica nagomilavanja tečnosti u telu:
- otežano disanje – levo srce prima krv iz pluća. Zbog slabosti levog srca, krv se zadržava u plućima, pa nastaje otežano disanje; nemogućnost ležanja na ravnom, bez uzglavlja, jer krv iz nogu i trbuha odlazi u grudni koš pa nastaje osećaj gušenja; paroksizmalno noćno gušenje „srčana astma“ (visok stepen nedostatka vazduha i napada kašlja budi bolesnika iz noćnog sna, olakšanje nastaje nakon sedenja ili stajanja. Upućuje na preteće kliničko pogoršanje srčane slabosti).
- Otoci (edemi) – zbog sužavanja krvnih sudova na periferiji, dolazi do povećanja hidrostatskog pritiska u kapilarima usled čega se povećava količina međućelijske tečnosti i tako nastaju edemi. Kod slabosti levog srca zadržava se tečnost u plućnim venama, pa nastaje zastoj i edem pluća, iskašljavanje krvi, pleuralni izliv, a kod slabosti desnog srca otoci se pojavljuju oko gležnjeva, na potkolenicama, zatim nastaje uvećanje jetre sa bolovima u gornjem delu trbuha, mučnina, gubitak apetita, gasovi u crevima. Nekad nastaje značajno pogoršanje funkcije jetre sa žuticom, poremećajem koagulacije (povećana sklonost ka krvavljenju). Zbog zadržavanja tečnosti u toku dana nastaje učestalo noćno mokrenje – da bi se izbacio višak nagomilane tečnosti.
- Simptomi koji nastaju zbog lošeg protoka krvi u tkivima:
- loša tolerancija napora – sužavanje krvih sudova na periferiji dovodi do smanjivanja protoka krvi u skeletnim mišićima, artofije mišićnih vlakana što uzrokuje slabost organizma i smanjenu toleranciju napora.
- umor
- nesvestice (zbog pada krvnog pritiska)
- Nesposobnost srca da ispumpa dovoljnu količinu krvi u mišiće i organe nije uvek prisutna u ranim stadijumima srčane slabosti. Ona se pojavljuje jedino kod povećanja fizičke aktivnosti. U naprednom stadijumu srčane slabosti većina tkiva ne dobija dovoljno kiseonika, pa se simptomi javljaju i u mirovanju.
- Simptomi osnovne kardijalne bolesti:
- Nesvestica, sinkope:aritmije, aortna stenoza, kardiomiopatija, obstrukcija izlaznog trakta desne odn. leve komore.
- Boloviugrudima: koronarna bolest srca, aortne mane, mitralne mane, ishemijska kardiomiopatija, arterijska hipertenzija, plućna hipertenzija.
- Lupanje srca: aritmije, aortna stenoza, mitralna stenoza.
PODELA SRČANE SLABOSTI
Podela srčane slabosti prema težini
- New York Heart Association klasifikacija: NYHA stadijumi I-IV. Stepenovanje ograničenja telesne moći, dispneje kao uzgrednog simptoma.
- Canadian Cardiovascular Society klasifikacija: CCS stadijumi I-IV: stepenovanje funkcionalnog ograničenja telesne moći, angine pectoris kao uzgrednog simptoma.
NYHA klasifikacija:
| Dispnea | |
| Stadijum I | nema simptoma kod svakodnevnog opterećenja. |
| Stadijum II | bolesnik se dobro oseća u miru i u toku srednje teških aktivnosti. |
| Stadijum III | bolesnik se dobro oseća samo u miru. |
| Stadijum IV | simptomi se javljaju u miru: iscrpljenost, dispnea, angina pectoris i/ili poremećaji ritma. |
Podela po dužini trajanja manifestacija
- Hronična SI: kardijalni funkcionalni poremećaji se razvijaju unutar nekoliko nedelja do meseci. Adaptacioni mehanizmi se razviju, a smanjen minutni volumen srca se bolje toleriše. Uzroci mogu biti: arterijska hipertenzija, aortna stenoza, plućna hipertenzija, preležani infarkt srca, koronarna insufiijencija, miokarditis, kardiomiopatije
- Akutna SI: unutar nekoliko minuta do sati nastaju poremećaji funkcije srca. Uzroci: akutna srčana ishemija sa ili bez infarkta srca, akutni miokarditis, aritmije (atrijska fibrilacija, komorska tahikardija), pogoršanje hronične srčane slabosti.
Podela po lokalizaciji
- slabost levog srca
- slabost desnog srca
Podela prema minutnom volumenu srca:
- Insuficijencija sa niskim minutnim volumenom: minutni volumen srca (volumen krvi koji srce ispumpa u jednoj minuti) je snižen, sniženo je vensko snabdevanje kiseonikom, redukovana perfuzija organa. Uzroci: svi oblici opterećenja pumpne funkcije leve komore.
- Insuficijencija sa visokim minutnim volumenom: uprkos povišenom minutnom volumenu srca, snabdevanje periferije krvlju je nedovoljno. Kod povišene potrošnje O2 minutni volumen srca je relativno nizak, centralna venska saturacija O2 je isto tako snižena. Uzroci: anemija, povišena temperatura, povišena funkcija štitaste žlezde, arteriovenski šant.
Komplikacije
- Akutna dekompenzacija
- Tromboembolije: kod srednje teške i teške srčane slabosti (NYHA III, IV) nastaje visok rizik od tromboembolije sistemskih arterija i plućnih arterija (venske tromboze kod nepokretnih i sniženog minutnog volumena srca).
- Pretkomorska fibrilacija/flater u toku opterećenja pretkomora i postojanja srčane organske bolesti.
- Komorske aritmije: 40-50% svih pacijenata sa teškom srčanom slabošću umru od naprasne srčane smrti. Česte aritmije su komorska tahikardija, komorska fibrilacija, pretkomorska fibrilacija, a u 10-20% bradikardne aritmije sa srčanim zastojem.
Dijagnostika
- Laboratorija (elektroliti (kod hronične srčane slabosti Na+ je <130 mmol/l (kao rezultat viška tečnosti) bez obzira što je totalni telesni Na+ povišen; K+ treba da se održava na normalnom nivou (radi prevencije aritmija); enzimi jetre su povišeni, bubrežna funkcija (povišen kreatinin), hormoni štitaste žlezde)
- EKG (često pokazuje znakove povećanja (hipertrofije) leve komore i ishemije srca.
- RTG toraksa: obično se vide znaci osnovne srčane bolesti: uvećanje srca, uvećanje jedne srčane šupljine, plućna venska kongestija (zastoj na plućima), kalcifikacije u srcu, izliv u plućnoj maramici.
- Ehokardiografija: tipičan nalaz: proširenje srčanih šupljina, zadebljanje zida srca, smanjena pokretljivost pojedinih delova srčanog zida, eventualno promene na srčanim zaliscima i njihova disfunkcija, izliv u srčanu kesu i plućnu maramicu. Ehokardiografijom se određuje stepen komorske disfunkcije, event. etiologija srčane slabosti (promene na zaliscima, srčanom mišiću, srčanoj kesi).
- Kateterizacija desnog srca
- Kombinovana desna i leva kateterizacija srca (kod dilatativne srčane bolesti nejasne geneze, kod pridružene koronarne bolesti srca, kod postojanja malignih aritmija itd).
Prognoza
Prognoza u akutnom stadijumu zavisi od osnovne srčane bolesti. U hroničnom toku smrtnost je 10% godišnje, kod NYHA III i IV 20-40% godišnje. 5-godišnja smrtnost u hroničnom stadijumu je kod NYHA I i II 10-20%, NYHA III 50-70%, NYHA IV 70-90%.
Indikatori loše prognoze
NYHA stadijumi III-IV, smanjeno snabdevanje tkiva i organa kiseonikom, ograničena toleranca napora, uvećano srce na RTG snimku grudnog koša, postojanje bloka leve grane u EKG-u, Na+ u plazmi < 130 mmol/l, kompleksne komorske aritmije, pretkomorska fibrilacija, disfunkcija LK ishemijskog porekla, recidivirajuće dekomplenzacije, kaheksija (stanje krajnje iscrpljenosti organizma), familijarna dilatativna kardiomiopatija.
Terapija
Ranijih godina se smatralo da je osnovni uzrok srčane insuficijencije neadekvatna pumpna funkcija srca, pa se lečenje usmeravalo na pojačenje snage srčane kontrakcije. Danas se zna da je hronična srčana insuficijencija rezultat lošeg dejstva kompenzatornih mehanizama organizma, pa se lečenje srčane slabosti usmerava na njihovu blokadu. Izuzetak je akutna srčana insuficijencija kod koje se mora rasteretiti srce tj. smanjiti predopterećenje (preload) srca, naknadno opterećenje (afterload) i dati lekovi koji jačaju snagu srčane kontrakcije.
- Lečenje osnovne bolesti:
- povišenog krvnog pritiska
- koronarne bolesti srca
- urođenih i stečenih srčanih mana
- poremećaja ritma,
- endokrinih i metaboličkih poremećaja.
- Opšte mere:
- Smanjite unos soli kod dekompenzovane srčane slabosti. Dozvoljeni unos Na+ (<1g/dan) kod vrlo izraženih edema u miru kod teške srčane slabosti; redukcija Na+ (<5g/dan) nakon inicijalne rekompenzacije. Umesto kuhinjske soli, kao začin koristite kalijumovu so (KCl).
- Smanjite unos tečnosti (kod teške srčane slabosti 1-1,5 l/dan)
- Smanjite telesnu težinu ako ste gojazni – restrikcija ishrane kod akutne dekompenzacije (zbog oslabljenog varenja); ishrana bogata belančevinama (1,5-2 g/kg pazite ako imate bubrežnu insuficinenciju), hrana laka za varenje, često nastaje hipoproteinemija (smanjuje se sinteza albumina i gube belančevine preko creva i bubrega). Smanjite unos zasićenih masti i holesterola
- Prestanite da pušite
- Budite fizički aktivni: kod dekompenzovane srčane slabosti: mirovanje (strogo mirovanje samo kada je neophodno), gornji deo tela treba da je podignut a noge spuštene, sprovodi se terapija disanja, aktivni pokreti najpre u krevetu, fizikalne mere. Cilj: rasterećenje srca, profilaksa pneumonije i tromboembolija. Kod kompenzovane srčane slabosti: pacijenti moraju biti asimptomatični i dobro tolerisati telesno opterećenje. Cilj: trening skeletnih mišića radi poboljšanja anaerobnog praga. Pravilna telesna aktivnost je kod stabilne SI korisna za funkcionalno i prognostičko poboljšanje
- Izbegavajte kardotoksične i kardiodepresivne lekove i substance.
- Kontrola alkohola kod kardiotoksičnih kardiomiopatija, ograničenje unosa alkohola (muškarci: max 30ml/dan, žene: 20ml/dan).
- Redukcija faktora rizika za koronarnu bolest srca.
- Dnevne kontrole težine zbog mogućeg neprimetnog zadržavanja tečnosti.
- Bez lekova koji zadržavaju so u organizmu (nesteroidni antiinflamatorni lekovi (Brufen, Diclofenak), kortokosteroidi).
- Kod kompenzovane srčane slabosti: dijeta uglavnom nije neophodna: bez preteranog unosa soli, bez namirnica koje sadrže veće količine soli. Poboljšanje ukusa hrane može se postići i dodavanjem KCl-a (kalijumova so), začina ili soli bez Na+. Ne bi trebalo da uzimate više od 2 l tečnosti/dan → nije potrebno strogo ograničavanje unosa tečnosti.
- Medikamentozna terapija:
Cilj terapije je:- Smanjiti volumen cirkulišuće krvi i na taj način rasteretiti srce: diuretici Potrebna je stroga kontrola izlučivanja tečnosti preko mokraće, preterana upotreba diuretika može dovesti do tromboembolijskih komplikacija, pogoršanja bubrežne funkcije i pada krvnog pritiska.
- Smanjivanje predhodnog i naknadnog opterećenja srca – relaksiranje sistemskih krvnih sudova i/ili smanjivanje venskog tonusa, a time se smanjuje periferni vaskularni otpor: vazodilatatori (nitrati, kalcijum antagonisti, ACE inhibitori)
- Pojačanje snage kontrakcije srca: Digitalis (uz kontrolu frekvence srca), u krajnjim slučajevima Dopamin i Dobutamin
- Zaštita srca od povećane aktivacije simpatikusa: beta-blokeri (Carvedilol, Bisoprolol, Metoprolol). Oni su korisni jer smanjuju srčanu frekvencu čime se povećava perfuzija srčanog mišića, smanjuju uvećanu levu komoru inhibiranjem štetnog dejstva kateholamina (hormona nadbubrega) i redukuju učestalost naprasne smrti (50% smrtnih slučejeva kod srčane slabosti nastaje zbog aritmija). Počinje se sa vrlo malim dozama a zatim se svake 2 nedelje doze postepeno povećavaju pod kontrolom lekara.
- Leči se aritmija: antiaritmici. Za kontrolu hronične atrijalne fibrilacije koristi se Digitalis, Verapamil, beta blokeri ili Amiodaron.
- Antikoagulantna terapija: indikacije:
- hronična srčana slabost NYHA IV (ejekciona frakcija (EF) < 20-25%, čak iako nema atrijalne fibrilacije (AF)
- hronična srčana slabost NYHA II-III uz AF
- srčana slabost sa valvularnim manama i AF
- aneurizma leve komore, prisustvo tromba u komori, postojanje flebotromboze
- Eventualno pacemaker terapija (CRT) ako funkcija leve komore nije jako loša, a ako jeste u tom slučaju se razmatra ugradnja i kardioverter defibrilatora. CRT (srčana resinhronizaciona terapija) je pacemaker koji se ugrađuje iz razloga što kod većine bolesnika sa sistolnom srčanom insuficijencijom postoji kašnjenje u provođenju nadražaja kroz međukomorsku pregradu srca i poremećaj pokretljivosti međukomorskog zida. Rezultat toga je komorska disinhronija (leva i desna komora se ne grče istovremeno). To smanjuje punjenje komore prilikom njenog širenja i produžava vreme vraćanja krvi kroz mitralni zalistak (tzv mitralna regurgitacija). U EKG-u se vidi blok leve grane. To utiče na lošu prognozu kod srčane slabosti. Zato se ugrađuje ovaj pacemaker da bi sinhronizovao rad komora i poboljšao funkciju srca. Jedna elektroda se ubacuje u pretkomoru, a jedna u komoru, a koriste se tri odvoda. Treći odvod je postavljen u srčanu venu da kontroliše rad leve komore. Nakon kontrakcije (grčenja) pretkomore, obe komore se simultano grče i tako se poboljšava srčana funkcija.
| Beta-blokeri kod hronične, stabilne srčane insuficijencije | |||
| Test doze (mg) | početne doze (mg) | ciljne doze (mg) | |
| Metoprolol | 12,5 | 2 x 12,5 | 2×100 |
| Bisoprolol | 1,25 | 1 x 1,25 | 1×10 |
| Carvedilol | 3,125 | 2 x 3,125 | 2×25 |
- Hirurška terapija
- Operacija premošćavanja suženih krvnih sudova srca (bypass) kod koronarne bolesti srca
- Operacija zalistaka srca kod postojanja srčanih mana
- Redukciona ventrikuloplastika (odstranjivanje dela zida leve komore koji je slabo pokretan, čime se povećava kontraktilnost srca i održanje minutnog volumena).
- Asistencija ili zamena srčane funkcije (intraaortna balon pumpa, permanentna inplantibilna balon pumpa, totalno veštačko srce)
- Transplantacija srca – primenjuje se u zadnjem stadijumu srčane insuficijencije kod bolesnika koji ne reaguju na medikamentoznu i hiruršku terapiju. Poželjno je da pacijent ima manje od 70 godina i da nema obolenja drugih organa, karcinom ili tešku plućnu hipertenziju.
AKUTNA SRČANA SLABOST
Ispoljava se kao:
- Edem pluća
- Kardiogeni šok
EDEM PLUĆA
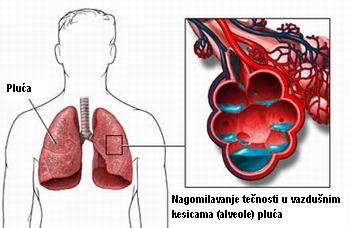
Nastaje kod naglag zatajivanja levog srca. Krv se zadržava u plućima, a zbog povišenja pritiska u plućnim krvnim sudovima dolazi do izlaska krvi u međuvaskularni prostor i alveole (sitne kesice u kojima se vrši razmena gasova) i nastaje edem pluća („voda u plućima“).
Uzroci:
SRČANOG POREKLA
- Pogoršanje hronične slabosti leve komore: najčešće nastaje usled naglog skoka krvnog pritiska, tahiaritmije-aritmije sa ubrzanom frekvencom srca (pretkomorska fibrilacija), a takođe i meteorološke promene imaju uticaja.
- Akutni infarkt srca koji zahvata veliki deo zida leve komore može dovesti do zatajivanja pumpne funkcije leve komore usled čega se krv koja se ne ispumpa iz leve komore zadržava u plućnim venama i dovodi do edema pluća.
- Bolesti srčanih zalistaka, miokarditis, endokarditis, kardiomiopatije.
Svi ovi uzroci dovode do slabosti srca, tj. leve komore srca koja ne može da ispumpa dovoljnu količinu krvi do svih delova tela. Krv se zadržava u plućima, a zatim izlazi iz krvnih sudova pluća i dospeva do plućnih kesica, alveola, u kojima se vrši razmena gasova i tako narušava plućnu funkciju.
NESRČANOG POREKLA
- Trudnoća, pojačana funkcija štitaste žlezde.
- Bubrežna slabost (insuficijencija) dovodi do nagomilavanja tečnosti u celom organizmu uzrokujući edem pluća
- Zloupotreba droga, alkohola
- Citostatici
- Boravak na velikim nadmorskim visinama iznad 2400 m: kod osoba koje se nisu predhodno aklimatizovale. Na velikim visinama dolazi do povećanja pritiska u suženim kapilarima pluća i kao rezultat dolazi do izlaska tečnosti iz kapilara tj. edema pluća. Ovo stanje može biti fatalno.
SIMPTOMI
Mogu se razvijati brzo ili sporo u zavisnosti od uzroka.
Simptomi koji se razvijaju iznenada su:
- gušenje
- zviždanje u plućima
- strah od ugušenja
- kašalj, sa iskašljavanjem penušavog sekreta koji može biti sukrvičav
- znojanje
- bleda koža
- bol u grudima ako je uzrok edema pluća srčana bolest
- lupanje srca
Ako osetite ove simptome, pozovite odmah službu Hitne medicinske pomoći. Edem pluća može biti fatalan ako se ne počne lečenje odmah.
Simptomi koji se razvijaju postepeno su:
- Otežano disanje pri većoj fizičkoj aktivnosti
- Otežano disanje u ležećem položaju uz olakšanje pri sedenju
- Brzo povećanje telesne težine kada je edem pluća rezultat srčane slabosti, kao i pojava otoka na nogama u kojima ostaje trag kada se utisne prst
- Gubitak apetita
- Umor
KAKO SE DIJAGNOSTIKUJE EDEM PLUĆA?
Vrlo često je situacija hitna, pa se dijagnostika bazira na simptomima i pregledu pacijenta. Dalja dijagnostika je neophodna da bi se otkrio uzrok nagomilavanja tečnosti u vašem telu:
- EKG – uradi se odmah (čest uzrok edema pluća je infarkt srca ili aritmija sa ubrzanom srčanom frekvencom tzv. tahiaritmija)
- RTG pluća
- Ehokardiografija (pomaže u dijagnostici brojnih srčanih problema kao što su: promene na srčanim zaliscima, poremećaji pokretljivosti zidova komora srca, nagomilavanje tečnosti u srčanoj maramici (perikardu), urođeni srčani defekti itd.
- Nekada vaš doktor može predložiti merenje pritiska u plućnim kapilarima. Tada se ubacuje kateter sa malim balonom preko vene na vašoj nozi ili ruci do plućne arterije. Metoda je bezbolna.
- Ako EKG ili ehokardiografija ne otkriju uzrok edema pluća, ili ste pre toga imali i česte bolove u grudima, doktor može da vam predloži da se uradi kateterizacija srca. Dobija se snimak srčanih krvnih sudova a ako je blokirana neka od arterija srca, primenjuju se PTCA i ako je potrebno ugradnja STENT-a što otvara arteriju i poboljšava pumpnu funkciju leve komore srca. Kateterizacijom se takođe mogu meriti pritisci u srčanim šupljinama i proceniti stanje srčanih zalistaka.
LEČENJE
- Prvi korak u lečenju edema pluća je davanje kiseonika. Ponekad je potrebno priključiti bolesnika na mašinu za veštačko disanje.
- Daju se lekovi koji rasterećuju srce: oni koji smanjuju venski priliv krvi u srce i oni koji šire krvne sudove na periferiji i tako smanjuju opterećenje leve komore srca.
- Morfin („morfijum“) se daje u malim dozama radi olakšavanja disanja i smanjenja uznemirenosti bolesnika. Nemojte se plašiti, ove doze neće izazvati zavisnost.
- Ako postoji aritmija, daju se antiartmici.
Nakon izlečenja potrebne su mere prevencije ponavljanja edema pluća:
- Merite često telesnu težinu. Ako naglo počnete da dobijate na težini, obavestite svog lekara.
- Ograničite unos soli u ishrani ili koristite kalijumovu so – KCl
- Smanjite unos tečnosti do 1 i po litar na dan
- Ako ste gojazni, konsultujte dijetetičara. Smanjite unos masti, šećera, prepolovite količinu hrane koju unosite svakodnevno.
- Ako je edem pluća nastao zbog povišenog krvnog pritiska, treba regulisati terapiju i kasnije ga redovno kontrolisati. Bilo bi idealno održavati krvni pritisak na 120/80mmHg. To je često nemoguće postići. Možemo se zadovoljiti i sa <140/90mmHg.
- Kontrolišite holesterol u krvi (tzv. lipidni status).
- Šetajte bar 30 minuta, 5 puta nedeljno.
- Odmarajte se, odspavajte tokom dana ako se osećate umorno. Nekad je potrebno 3-6 meseci da bi se oporavila plućna funkcija.
- Pokušajte da redukujete stres.
KARDIOGENI ŠOK
To je stanje u kojem vaše srce ne može da ispumpa dovoljnu količinu krvi koja je potrebna za snabdevanje svih tkiva i organa kiseonikom i hranljivim materijama. Najčešće nastaje usled velikog infarkta srca.
Kardiogeni šok je retka komplikacija infarkta, ali ako se ne leči na vreme, obično je fatalna. Čak i kada se lečenje započne na vreme, manje od polovine pacijenata preživi.
ŠTA SE DEŠAVA U ORGANIZMU U STANJU KARDIOGENOG ŠOKA?
Srce ne može da ispumpa dovoljno krvi (kiseonika i hranljivih materija) do svih tkiva i organa u telu. Pada krvni pritisak, a organizam se trudi da kompenzuje srčanu slabost, pa se uključuje simpatički nervni sistem koji dovodi do ubrazanja rada srca i pojačanja srčane kontrakcije (grčenja) da bi tako srce ispumpalo što više krvi. Bubrezi smanjuju izlučivanje mokraće da bi zadržali što više tečnosti u organizmu i na taj način povećali priliv krvi u srce. Krvni sudovi na periferiji se sužavaju da bi povećali krvni pritisak i usmerili krv ka vitalnim organima. Ali svi ovi kompanzatorni mehanizmi još više pogoršavaju srčanu slabost. Ubrzanje rada srca još više povećava potrebu srca za kiseonikom i dovodi do još veće ishemije srca. Zadržavanje tečnosti u telu dovodi do pojave vode u plućima i slabljenje funkcije pluća što dovodi do pada kiseonika u krvi. Sužavanje krvnih sudova na periferiji dovodi do povećanja opterećenja srca. Smanjuje se količina krvi sa kiseonikom u vitalnim organima: mozgu, srcu, plućima i bubrezima i dolazi do pogoršanja njihove funkcije. Stanje ulazi u začarani krug koji se, ako se ne prekine na vreme, završava fatalno u 60-80% slučajeva.
SIMPTOMI
- Otežano i ubrzano disanje, može nastati i edem pluća
- Ubrzan rad srca i pad krvnog pritiska ispod 90 mmHg
- Konfuzija
- Gubitak svesti
- Oslabljen puls
- Znojanje
- Ponekad se javlja mučnina i povraćanje
- Bleda koža
- Hladne ruke i noge
- Smanjeno izlučivanje mokraće
- Ako je nastao akutni infarkt srca, javljaju se i bolovi u grudima uz često širenje u levu ruku.
UZROCI
- Akutni infarkt leve komore srca je najčešći uzrok kardiogenog šoka.
- Pucanje (ruptura) papilarnih mišića u okviru infarkta srca
- Pucanje zida komore srca
- Infarkt desne komore srca
- Miokarditis – upala srčanog mišića takođe može značajno pogoršati pumpnu funkciju leve komore.
- Endokarditis – infekcija srčanih zalistaka
- Tamponada perikarda – nagomilavanje tečnosti u srčanoj maramici koja pritiska desnu komoru srca i onemogućava njeno širenje
- Masivna tromboembolija pluća – začepljenje plućne arterije ili njenih grana trombom
- Trovanje supstancama koje mogu dovesti do srčane slabosti.
FAKTORI RIZIKA
- Starost > 65 godina
- Ranije postojanje srčane slabosti ili infarkta srca
- Koronarna bolest srca (suženje ili blokada srčanih arterija)
DIJAGNOSTIKA
Dijagnoza mora da se postavi što pre. Lekar na osnovu vaših simptoma i fizičkog pregleda može postaviti dijagnozu, ali su potrebni i dodatni testovi da bi se utvrdio uzrok vašeg stanja. To su:
- EKG – može pokazati eventualno postojanje infarkta srca
- Merenje krvnog pritiska
- RTG pluća – koji pokazuje veličinu i oblik vašeg srca i krvnih sudova
- Ehokardiografija
- Kateterizacija srca – pokazuje stanje koronarnih arterija
LEČENJE
Lečenje se sastoji u popravljanju oštećenja koja su nastala na vašem srcu i drugim organima zbog nedostatka kiseonika.
- Davanje kiseonika preko maske
- Ako je potrebno bolesnik se priključuje na aparat za veštačko disanje
- Daje se aspirin
- Ako ne može da se uradi hitna kateterizacija daje se trombolitik za razbijanje tromba kod infarkta srca
- Plavix – za prevenciju stvaranja novog tromba
- Heparin
- Inotropni lekovi kao što su dopamin i adrenalin – koji jačaju snagu srčane kontrakcije
- Druge medicinske procedure kao što su: PTCA, STENT, postavljanje intraaortne balon pumpe (IABP) koja pulsira imitirajući srčani rad i poboljšava protok krvi.
- Hirurške procedure: bypass (premošćavanje sužene koronarne arterije venskim graftom), hirurške metode koje se primenjuju kod oštećenja srčanih zalistaka, ugradnja srčane pumpe u trbuh (pomaže srcu da ispumpa dovoljnu količinu krvi), transplantacija srca.

